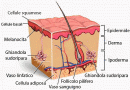
L’epidermide è lo strato più superficiale della cute ed è costituito da un tessuto epiteliale di rivestimento di tipo pavimentoso pluristratificato cheratinizzato, la cui origine embrionale dipende dall’ectoderma. Il suo spessore varia da 50 µm a 1,5mm.
Indice dei contenuti
Strati dell’epidermide
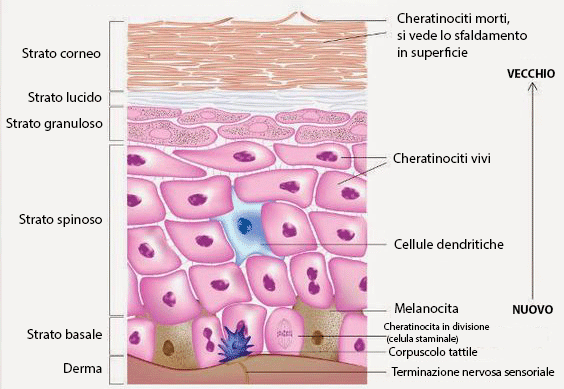
Il tipo cellulare principale dell’epidermide è rappresentato dai cheratinociti, presenti in vari stadi maturativi distribuiti nei cinque strati che compongono l’epidermide, che sono (dall’interno verso l’esterno):
- Lo strato basale o germinativo (o reticolare di Malpighi)
- Lo strato spinoso (di Malpighi)
- Lo strato granuloso
- Lo strato lucido (di Oehl) (in alcune regioni cutanee questo strato non è osservabile)
- Lo strato corneo.
Dunque, ciascuno strato sarà caratterizzato dalla presenza di uno o più specifici stadi maturativi del cheratinocita, oltre all’eventuale presenza di altri tipi cellulari, tra cui i melanociti, responsabili della produzione di pigmenti cutanei chiamati melanine, le cellule di Langerhans, con funzione immunitaria, e le cellule di Merkel, con funzione sensoriale.
Cheratinociti: citomorfosi cornea
I cheratinociti vengono generati continuamente per proliferazione cellulare a partire da alcune cellule basali presenti nello strato basale dell’epidermide e vengono sospinte verso l’esterno per via di queste stesse nuove cellule che continuamente vengono formate dallo strato più interno. Nel loro cammino verso lo strato corneo, esse maturano gradualmente passando da uno stadio maturativo a quello successivo; di conseguenza, i vari strati dell’epidermide non sono nettamente separati l’uno dall’altro, bensì si continuano l’uno nell’altro in modo progressivo.
Questo processo di graduale maturazione e trasformazione del cheratinocita prende il nome di citomorfosi cornea ed impiega circa due settimane affinché i cheratinociti giungano a morte (nello strato granuloso) e si trasformino in lamelle cornee ripiene di cheratina, chiamate corneociti. Una volta terminata la citomorfosi cornea, i corneociti rimarranno nello strato corneo mediamente per altre due settimane prima che vadano perse per sempre dalla superficie dello strato corneo per sfaldamento. Dunque, il turnover epidermico, ovvero il tempo di permanenza di un cheratinocita nell’epidermide, è di circa quattro settimane.
Strato basale (o strato germinativo)
Lo strato basale dell’epidermide è il sito dove avviene la moltiplicazione dei cheratinociti che migrano verso la superficie. Questo strato è composto da un’unica fila di cellule basali, organizzate come una palizzata e situate direttamente sopra la membrana basale. Le cellule basali fungono da cellule staminali, essenziali per il rinnovamento dei cheratinociti che, attraverso il processo di citomorfosi cornea, si evolvono in lamelle cornee.
Dopo la divisione di una cellula basale, una delle due cellule figlie rimane nello strato basale, mentre l’altra si sposta verso lo strato spinoso, iniziando un processo di differenziazione; la proliferazione cellulare procede orizzontalmente, parallela alla superficie cutanea.
Le cellule basali germinative sono strutture cubiche o prismatiche con l’asse maggiore perpendicolare alla giunzione dermoepidermica; presentano un nucleo allungato e un citoplasma notevolmente basofilo.
Nel citoplasma, oltre agli organuli cellulari standard, si trova una quantità variabile di melanina, fornita dai melanociti adiacenti, che appare come granuli concentrati principalmente intorno al polo superiore del nucleo. A livello ultrastrutturale, in queste cellule si nota la presenza di un citoscheletro formato da sottili filamenti allineati lungo l’asse maggiore, che diventano più evidenti negli strati superiori sotto forma di tonofilamenti.
Le cellule basali sono collegate tra loro da giunzioni desmosomiali rudimentali; l’adesione è facilitata dalle proteine caderine. La connessione con la lamina basale avviene tramite emidesmosomi. Tra le cellule basali si trovano di solito i melanociti.
Strato spinoso (di Malpighi)
Lo strato spinoso è composto da cheratinociti poligonali, più grandi di quelli dello strato basale, e disposti in 5-10 strati. Queste cellule derivano da quelle dello strato basale e, man mano che si spostano verso l’alto, cambiano le loro caratteristiche; ad esempio, il loro citoplasma diventa acidofilo. Sono ricche di tonofilamenti e filamenti di cheratina che formano fasci chiamati tonofibrille. Anche il pigmento melaninico si può trovare in queste cellule.
I cheratinociti spinosi presentano numerosi prolungamenti simili a spine, dotati di desmosomi che li collegano tra loro, conferendo loro un aspetto simile ai ricci di ippocastano. Nello strato spinoso si trovano anche le cellule di Langerhans. Nei cheratinociti più superficiali di questo strato, e ancor più in quelli dello strato granuloso, si osservano granuli di circa 0,2 µm, circondati da una membrana e noti come corpi multilamellari, contenenti impilamenti di membrane lipidiche parallele. Questi granuli vengono esocitati nello spazio intercellulare, formando una barriera impermeabile all’acqua che protegge l’epidermide. Inoltre, le cellule superficiali dello strato spinoso producono involucrina, una proteina che inizia il processo di corneificazione.
Strato granuloso
Lo strato granuloso rappresenta la zona di transizione tra i cheratinociti sottostanti, ancora vitali, e gli strati superficiali di cellule morte. È composto da uno a tre strati di cellule, ma può essere più spesso in aree particolarmente soggette a cheratinizzazione, come le regioni palmari e plantari.
La demarcazione tra lo strato granuloso e quello spinoso sottostante è generalmente marcata, poiché le cellule granulose si appiattiscono significativamente, aderendo strettamente l’una all’altra tramite i desmosomi. I nuclei, in fase di degenerazione, sono alterati o assenti, mentre nel citoplasma, all’interno del sistema tonofibrillare, si osservano aggregati di granuli rifrangenti di varie forme e dimensioni, noti come granuli cheratoialini. Questi granuli, composti da materiale basofilo denso e omogeneo, sono prevalentemente formati da filaggrina, una proteina fosforilata che si lega ai filamenti intermedi di cheratina, successivamente aggregati in acrofibrille. Questo processo avviene poiché a questo livello si completano le fasi della sintesi delle cheratine con la formazione di ponti disolfuro tra le loro molecole filamentose. I granuli cheratoialini, privi di membrana, sono intimamente associati ai tonofilamenti.
Nelle cellule granulose si trovano anche altri organuli delimitati da membrane e composti da una matrice fosfolipidica. Questi granuli, chiamati MCG (granuli di rivestimento membranale), si originano dal complesso di Golgi e, muovendosi progressivamente verso lo strato corneo, rilasciano per esocitosi il loro contenuto negli spazi intercellulari, che svolge probabili funzioni di cementazione e impermeabilizzazione.
Strato lucido
Nell’epidermide umana, lo strato lucido non è comunemente presente e si distingue soltanto nelle aree con elevata concentrazione di cheratina, come le regioni palmari e plantari. Questo strato è formato da uno a tre strati di cellule che, in preparazioni fresche, mostrano una natura traslucida. All’interno del citoplasma dei cheratinociti, ormai privi di vita, si trova in abbondanza l’eleidina, una sostanza fortemente acidofila dal caratteristico aspetto oleoso. Proveniente dalla cheratoialina, l’eleidina è ricca di zolfo, glicogeno e lipidi.
Strato corneo
Lo strato corneo rappresenta la parte più esterna dell’epidermide e di tutta la pelle, fungendo da barriera primaria contro gli agenti esterni aggressivi.
Questo strato è composto dai resti di cellule degli strati inferiori, trasformati in piccole scaglie piatte (corneociti o lamelle cornee), che si sovrappongono in modo irregolare e si dispongono in parallelo alla superficie della pelle. I corneociti sono distinti dai loro contorni non uniformi, una membrana rafforzata, l’assenza di un nucleo e desmosomi modificati. In profondità, i desmosomi mantengono unite le lamelle (strato corneo compatto), mentre in superficie si assiste a una minore coesione (strato corneo disgiunto). Tra le lamelle, le lacune sono colmate da un materiale idrolipidico chiamato eleidina, cruciale per le proprietà di permeabilità cutanea. Con il tempo, i corneociti dello strato disgiunto si distaccano, lasciando spazio alle lamelle sottostanti.
I corneociti, estremamente disidratati, sono composti da lunghi filamenti di cheratine di alto peso molecolare, stabilizzati da ponti disolfuro in una disposizione compatta. Si ritiene che siano cementati principalmente dalla filaggrina e sono immersi in una matrice densa e amorfa di involucrina, che contribuisce all’elasticità dello strato. Il materiale eleidinico, insieme al secreto sebaceo e alla componente acquosa del sudore, forma sulla superficie dell’epidermide un sottile film idrolipidico protettivo. Questo film, grazie al suo pH leggermente acido, esercita un’azione antibatterica e fungostatica. Lo strato corneo, con il suo ricco contenuto lipidico, composto principalmente da ceramidi, colesterolo e acidi grassi, collabora con gli strati granuloso e lucido per regolare la permeabilità cutanea.
Nello strato corneo si trova una notevole concentrazione di composti a basso peso molecolare, quali aminoacidi liberi, prodotti dalla degradazione della filaggrina, acido pirolidoncarbossilico (PCA) derivato dalla glutammina e acido urocanico, risultato della trasformazione dell’istidina. I sali di PCA possiedono proprietà fortemente igroscopiche, mentre l’acido urocanico funge da filtro anti-UV endogeno. Questi composti a basso peso molecolare dello strato corneo sono collettivamente noti come fattore naturale di idratazione (NMF).
Lo spessore dello strato corneo differisce in base alla zona del corpo, influenzato sia dalle funzioni specifiche della regione cutanea sia dalle sollecitazioni meccaniche a cui è esposto. Ad esempio, la palma delle mani e la pianta dei piedi presentano uno strato corneo particolarmente robusto e spesso, che può raggiungere e superare 1 cm di spessore nel tallone per chi cammina a piedi nudi. Al contrario, nelle zone del viso, come la fronte, e nelle pieghe di flessione, lo strato corneo si mostra più sottile e delicato, con uno spessore di circa 20 µm.